膵臓がんの手術について
膵臓がんは、70~80%の患者さんは、がん発見時に手術ができません。癌の場所や浸潤度によって手術ができるか決まります。
手術の方法は、体の右側に膵頭部側を切除する方法と体の左側の膵体部と尾部を切除する方法があります。
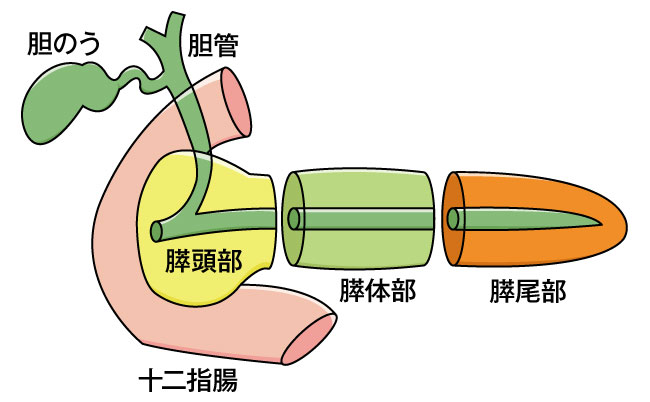
膵臓がんの解剖について
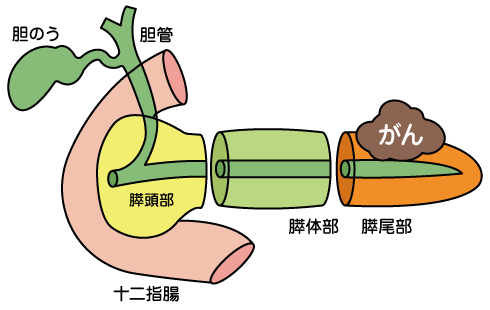
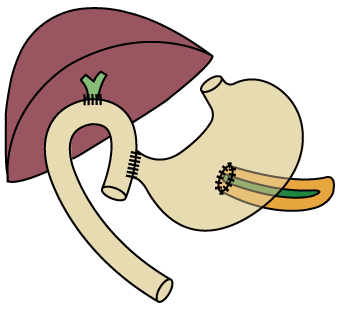
膵臓は胃の後ろにあり、十二指腸側の膵頭部、真ん中を体部、左側を尾部と呼んでいます。
肝臓からくる総胆管は膵頭部の中を通り、膵臓の真ん中を通る主膵管と合流し、十二指腸のファーター乳頭という部位で接続しています。
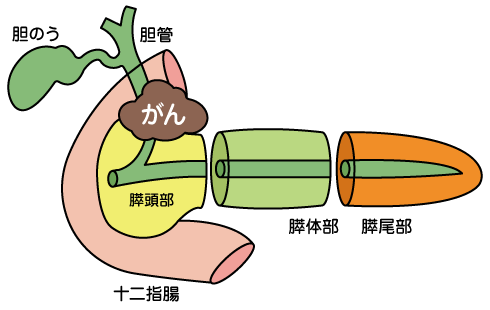
主に膵臓がんは、膵頭部に多く、主膵管や分岐した膵管から発生する場合が多いです。
膵臓がんの手術法
膵頭十二指腸切除術
膵頭部と体部の膵癌で血管・肝臓・腹膜に転移がない。
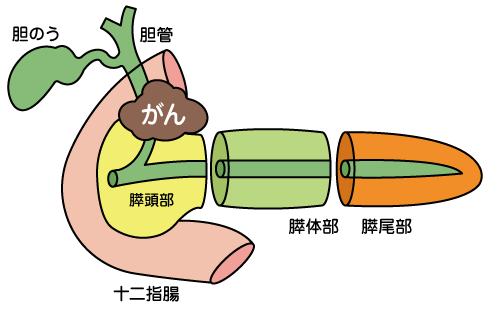

膵頭十二指腸切除術は膵臓がんで一番多い手術です。
- 肝臓から出てすぐの赤い点線の部分で胆管と胆のうを切ります。
- 胃と十二指腸の間を切ります。
- 膵臓は、癌が十分切り取れる部分の膵体部で切ります。
尾部や体部を多く残すことでインスリンが多く作られ糖尿病が軽くなり、消化液も多く作れることで下痢も軽くなります。
再建法

切った部分は繋げないといけません。膵臓がんの手術でこれが正解という再建術式はなく、手術時間を短くします。
- 合併症を少なくする。
- 術後に食事が多く取れるようにする。
外科医の技量などによって様々な方法があります。図にするのが簡単で合併症が少ない胃膵管吻合、胃空腸吻合、肝管(肝内胆管)空腸吻合の模式を示します。
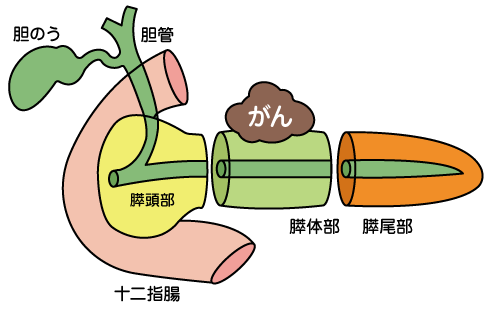
膵尾部切除術
膵尾部・一部の膵体部の膵癌で血管・肝臓・腹膜に転移がない。
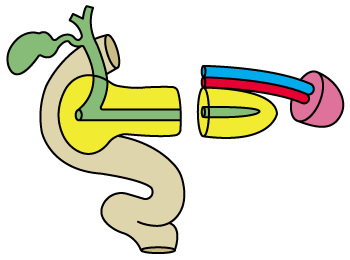
膵尾部切除術は血管が多い膵頭部に比べると血管が少ないため比較的簡単にできます。
20年前は胃癌でも膵尾部切除と脾臓が合併切除していたため、技術的に安定しています。膵尾部の上に脾動脈と脾静脈がついており、リンパ節も切除するために一緒に切除します。
膵頭部の膵癌で十二指腸が狭窄し、食事がとれない場合、胃と小腸をつないで食べられるようにする手術です。
胃空腸吻合術(バイパス術)
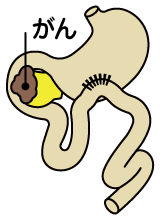
空腸を引っ張り上げて、胃に吻合するだけのため比較的簡単な手術です。
胆管ステント
膵頭部の膵癌が胆管を圧迫して胆汁がつまり、黄疸になるため、内視鏡的にチューブ(ENBD)を挿入し、その後胆管ステントにて入れ替えます。
胆管が閉塞したままにしておくと、胆汁が肝臓に逆流して、さらに血液にも逆流して大量のビリルビンに入り、脳に障害を起こします。
これを予防するためにERCP(内視鏡的胆管膵管造影)を行い、閉塞を確認して、まずプラスチック製のチューブを入れます。ストローのようなもので癌の圧迫から胆管を守っているため、不十分であり、詰まったり、プラスチックの表面で細菌が繁殖したりするため、胆管炎など合併症を発症するため、交換が必要となります。
このため開発されたのが金属ステントです。ばねのような金属を使用することで癌の圧迫を強く抑えることができます。金属は抗菌効果があり、感染しにくいなどのよい点があります。
しかし、チューブと違って交換ができないため、トラブルを起こすと対応が難しいのが難点です。